Être rappelé
Demandez un rendez-vous
"*" indicates required fields
Être rappelé
1- Surdité de perception
Ce type de surdité est lié à la partie sensorielle de l’audition, c’est-à-dire à une atteinte de l’oreille interne ou des voies nerveuses situées en arrière de la cochlée. La surdité de perception se situe ainsi au niveau de la transduction du son dans les cellules ciliées et de la transmission nerveuse par le nerf auditif. Le message étant mal codé par l’oreille, les informations sonores sont mal transmises au cerveau, il en résulte une dégradation de la qualité de perception ou distorsion.
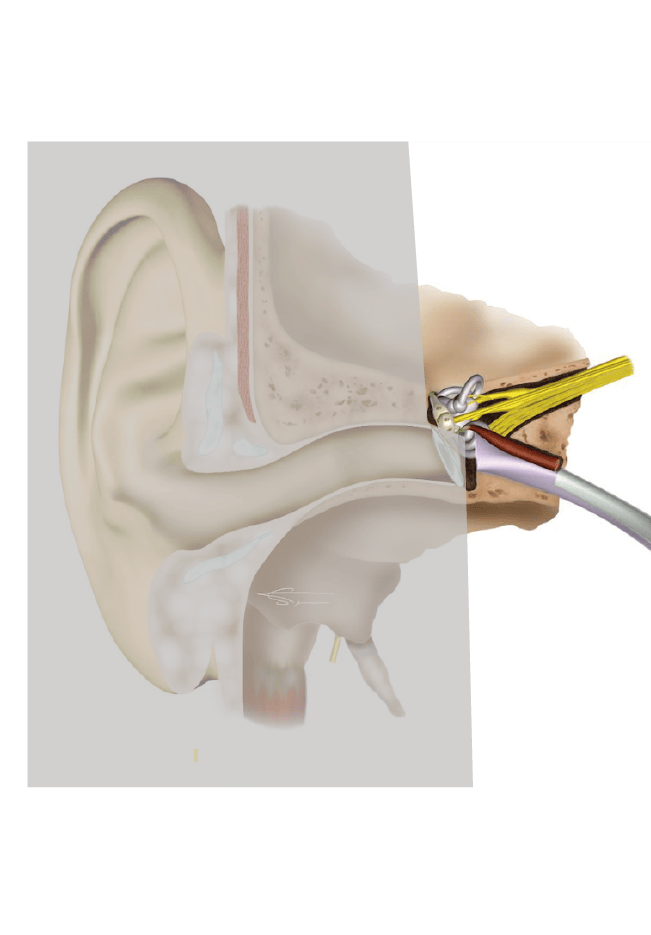
Quelles en sont les causes ?
Ce type de perte auditive peut avoir de nombreuses causes : la presbyacousie (dégradation progressive et naturelle des cellules sensorielles de l’oreille), une surdité congénitale ou héréditaire, un traumatisme sonore dû à une exposition au bruit, un traumatisme crânien, une intoxication médicamenteuse, une infection, une surdité brusque, etc…
Quelles sont les conséquences auditives ?
La surdité de perception affecte généralement les fréquences aiguës. Elle est accompagnée d’une déformation des sons qui atteint autant les sons externes que la propre voix du malentendant qui se met à parler plus fort. Ce type de surdité est de niveau variable allant de la surdité légère à la cophose (surdité totale). Les premiers symptômes sont des difficultés de compréhension de la parole en milieu bruyant qui évoluent vers des difficultés de compréhension en milieu calme.
La surdité de perception est souvent accompagnée d’acouphènes et les appareils de correction auditive sont bien souvent l’unique solution efficace pour compenser cette déficience auditive.
2- Surdité de transmission
Ce type de surdité concerne l’oreille externe ou moyenne et provient d’une atteinte du conduit auditif externe, du tympan ou des osselets. Elle survient lorsque le son n’est plus correctement transmis vers l’oreille interne. Il s’agit d’un trouble parfois infectieux mais le plus souvent d’origine mécanique.
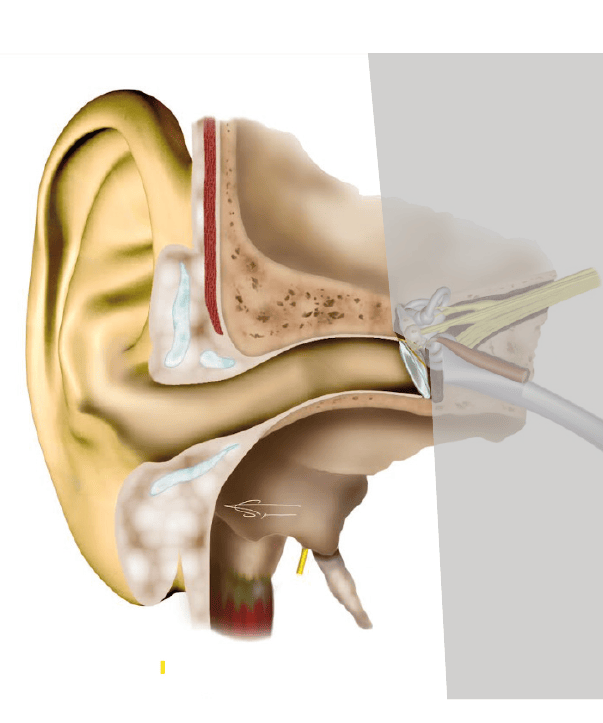
Quelles en sont les causes ?
Le bouchon de cérumen est la cause la plus fréquente des surdités de transmission. Viennent ensuite les otites qui apparaissent soit de manière ponctuelle (présence de liquide dans la caisse du tympan), soit de façon plus persistante, on les appelle alors otites chroniques et elles peuvent aboutir à la destruction des osselets. D’autres pathologies plus spécifiques induisent ce type de surdités, comme des lésions, le cholestéatome (prolifération de peau dans les cavités de l’oreille moyenne) ou l’otospongiose (blocage de l’étrier).
Quelles sont les conséquences auditives ?
La surdité de transmission affecte partiellement l’audition, en particulier sur les fréquences graves. La qualité de perception de la parole est conservée mais l’intensité en est diminuée. Ces surdités sont souvent faciles à résorber par extraction d’un bouchon, par traitement d’une otite ou chirurgicalement (reconstruction du tympan, des osselets…), d’où l’importance de consulter rapidement un médecin ORL.
Les surdités de transmission s’appareillent facilement en conduction aérienne ou en conduction osseuse car elles ne s’accompagnent pas de distorsions.

3- Surdité mixte
La surdité mixte combine la surdité de transmission et la surdité de perception, c’est-à dire qu’elle associe un obstacle à la transmission des sons, à une atteinte plus ou moins importante de l’oreille interne. Certaines affections de l’oreille moyenne finissent par affecter l’oreille interne ce qui explique qu’après traitement de la composante transmissionnelle l’appareillage soit la solution la plus courante pour traiter une surdité mixte.
4- Surdité brusque
La surdité brusque est une hypoacousie cochléaire brutale sans origine évidente qui peut survenir à tout âge. Cette baisse d’audition brutale peut avoir pour origine des troubles vasculaires, infections virales, traumatismes crâniens, accidents de plongée sous-marine. Il existe des possibilités de récupération après traitement si la prise en charge médicale est rapide. Les surdités brusques sont parfois en rapport avec une atteinte nerveuse et peuvent alors être appareillables ou opérables.